脳動脈瘤に対するコイリング術
脳動脈瘤は、脳にある動脈壁の一部が嚢状(のうじょう)に拡張した“こぶ”です。脳動脈瘤には、何らかの理由で頭の放射線検査を行った際に偶然に発見されたり(未破裂脳動脈瘤)、大きくなって脳神経を圧迫して特有の症状(視力低下や眼瞼下垂など)により発見されるものなどがありますが、最も代表的なのは、脳動脈瘤が破裂して「クモ膜下出血」という脳の中の出血を引き起こし、激しい頭痛、嘔吐や意識障害などの症状で救急車で搬送されたりするものです。クモ膜下出血は非常に恐い病気で、発症した患者さんの約4割は生命に危険が迫り、約3割は寝たきりを含めて後遺症が残り、約3割の方しか元通りの社会復帰を果たせません。破裂した瘤からの出血は一時的には止まることが多いのですが、2度目の出血である「再出血」を起こすと生命を取り留めることは非常に難しくなりますので、急いで手術を行う必要があります。
未破裂脳動脈瘤は決して稀な病気では無く、中高年の方の脳血管を調べると100人中数名程度は発見されるものです。多くの場合は半年から年一回の放射線検査による経過観察で良いのですが、大きさが4〜5ミリ以上のもの、もっと小さくても、形が不整形なもの、ブレブと呼ばれる「おでき」があるもの、破裂しやすい場所(前交通動脈瘤や内頚動脈後交通動脈瘤など)のものなどは手術治療を検討する必要があります。
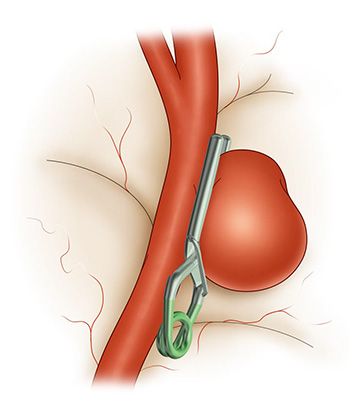
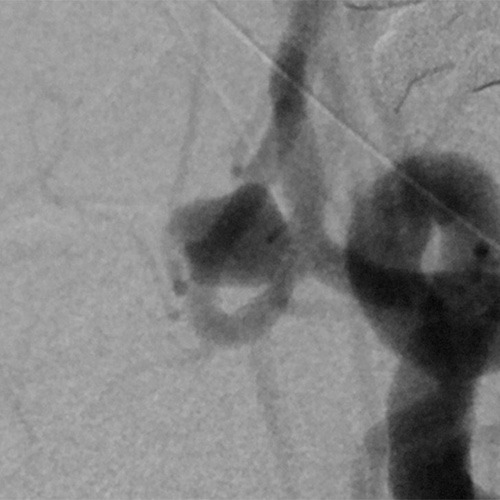
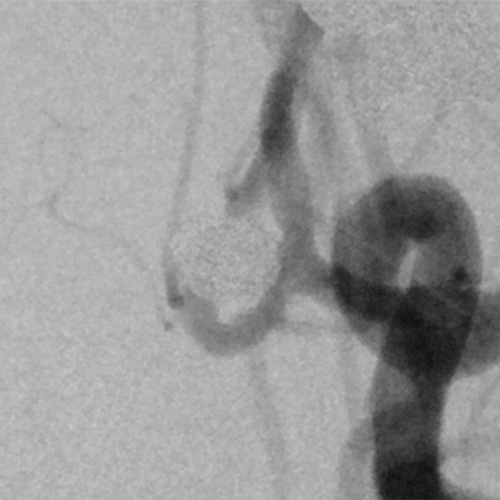
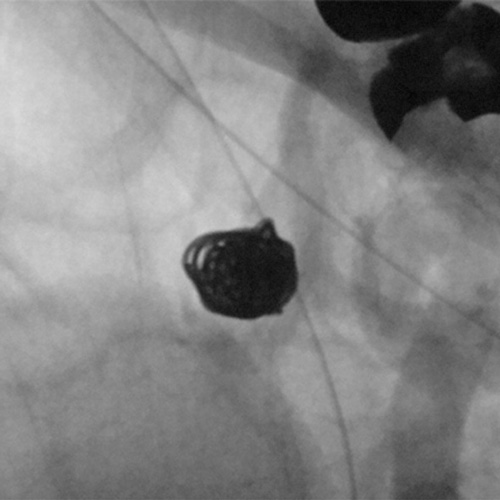
脳動脈瘤の破裂や再出血を防ぐために、以前は開頭して脳の隙間を分け入り母血管から動脈瘤への入口(ネックと呼ばれます)をクリップで閉塞する「クリッピング術」が主に行われてきました(図1)。しかし、20年ほど前からは、開頭せずに血管の中から脳動脈瘤の中にプラチナ製コイル(細い金属の糸くずのようなもの)(図2)を詰めこんで出血を予防する「コイリング術」が世界的に普及し始めました(図3)。現在、国内ではコイリング術とクリッピング術がほぼ同じ件数行われるようになっています。
脳動脈瘤に対する血管内治療は、痛みがほとんど無いので、疼痛のコントロールと言う意味では全身麻酔を必要としません。しかし、患者さんの精神的な負担を減じて体動による危険を防止するため、原則は全身麻酔で行います。多くの場合、足の付け根にある大腿動脈から2 mm 前後のやや硬めのカテーテルであるガイディングカテーテルを進め、更にその中に直径1mm前後の軟らかいマイクロカテーテルをレントゲン透視で確認しながら慎重に動脈瘤内へ誘導します。その後、脳動脈瘤の中に血液が入らなくなるまでコイルを挿入します。コイリング術を行う上ではネックの広さ、特に脳動脈瘤の大きさに対するネックの広さ(ドーム対ネック比)が大切になります。ネックが広い場合(ワイドネック型)、カテーテルの先端部に軟らかい風船がついたバルーンカテーテルやステント(網目状の金属円筒)を用いて、コイルがネックから母血管の中に出てこないようにしてコイルを詰め込む必要があります。
- 図1
- 図2
- 図3